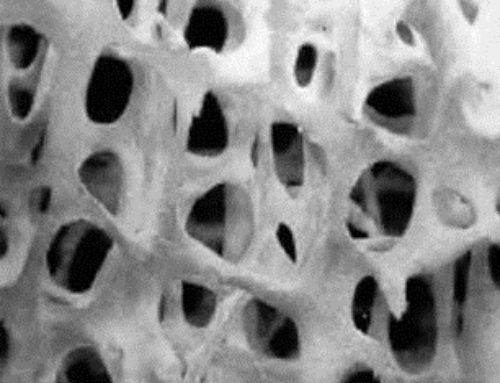
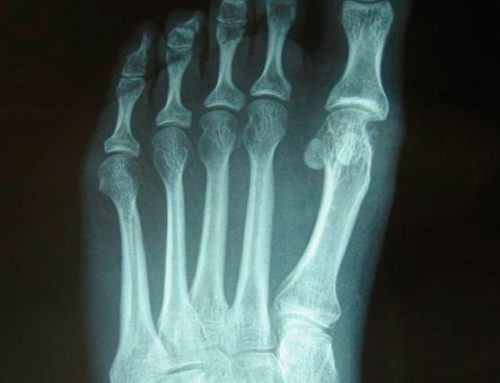
[togglegroup] [toggle title=»1.- ARTROSIS DEL PULGAR. RIZARTROSIS»]
Generalidades y etiología.
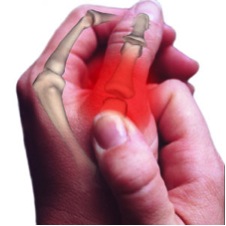
La rizartrosis es una condición que afecta de forma más prevalente a la mujer postmenopáusica entorno al 16-25% de ellas, siendo la relación respecto al varón de 1/10-15.
Entre las causas más frecuentes para producir artrosis a este nivel, las más frecuentes son la hipersolicitación de la mano y sobreuso articular, predisposición genética, factores hormonales, hiperlaxitud y la etiología idiopática.
La evolución natural de dicha enfermedad es hacia la rigidez de la articulación TMC además de las vecinas antes mencionadas. Esto suele provocar un alivio en la sintomatología pero la deformidad está presente, haciendo que le pulgar pierda su movilidad que es tan característica en la raza humana y que nos permite hacer la oposición, movimiento fundamental para la mayoría de actividades de la vida diaria.
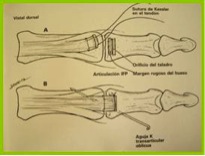
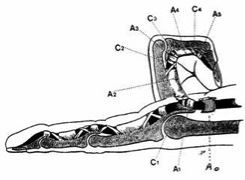
El pulgar asume el 40% de la función de la mano. La articulación trapeciometacarpiana (TMC) tiene forma de silla de montar. La superficie articular del trapecio es cóncava en sentido transversal y la superficie articular del primer metacarpiano es cóncava en sentido dorsopalmar.
Dentro de la actividad de la mano funcional se pueden distinguir 4 formas de prensión: prensión de pinza o prensión fina; prensión amplia o basta; prensión de llave y la prensión de gancho.
Clínica
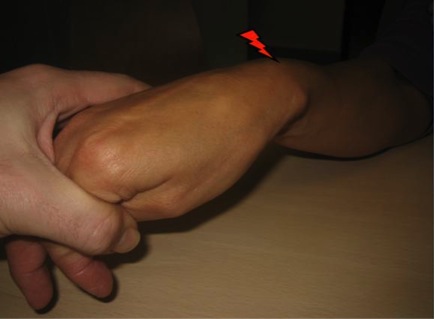
El dolor inicialmente se desarrolla en crisis y de forma lenta sobre todo en mujeres jóvenes y trabajadoras manuales. Suele aparecer cuando se mueve el pulgar sobre todo con movimientos rotatorios aunque también en los repetitivos y en la realización de cualquiera de los movimientos de prensión. La eminencia tenar suele doler mucho al palparla y pueden aparecer tendinitis del flexor radial del carpo. Cuando la deformidad progresa, las crisis de dolor cada vez son más frecuentes y se van atrofiando los músculos de la eminencia tenar, apareciendo movimientos compensatorios del pulgar para intentar no perder fuerza.
El paciente refiere dolor, rigidez, inflamación e incapacidad para realizar sus actividades de la vida diaria. Todo ello se verá agravado con los movimientos y hará que el dolor se pueda irradiar al antebrazo y codo. Otra manifestación es la sensación de debilidad para coger o sujetar objetos que puede llegar a que se caiga ante la disminución de la fuerza de prensión inherente a la lesión.
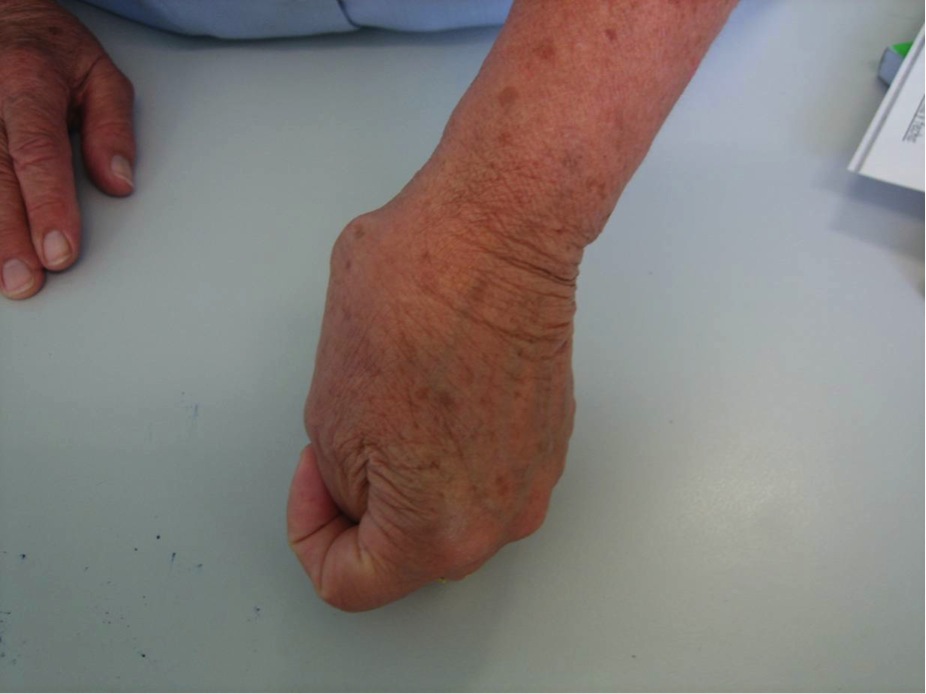
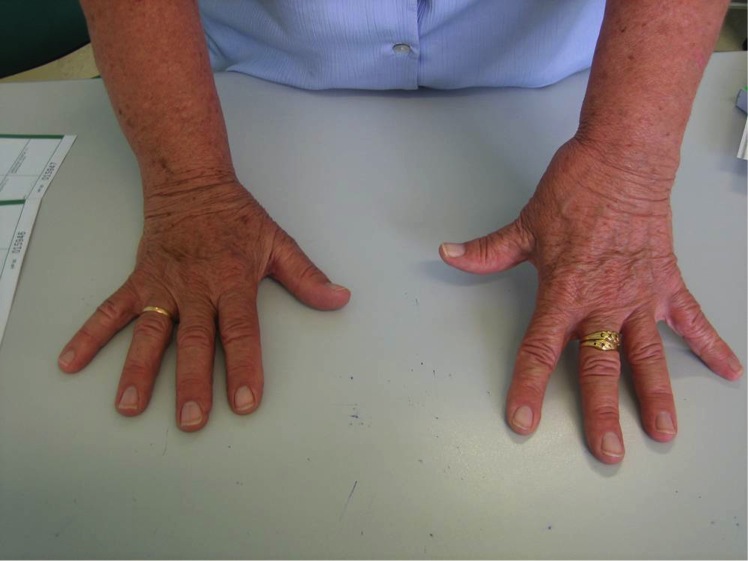
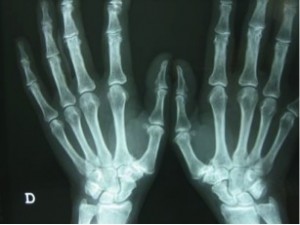
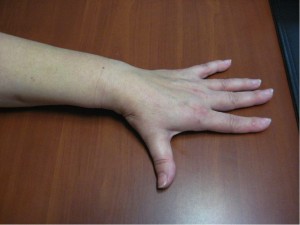
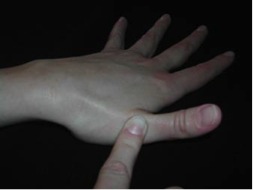
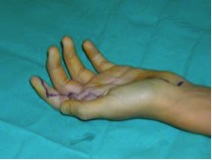
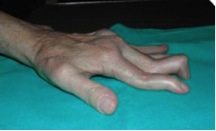
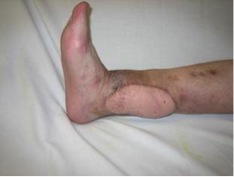
En la exploración inicial podemos encontrar una deformidad a nivel de la articulación trapeciometacarpiana, con el característico signo del hombro debido al engrosamiento de dicha articulación que asemeja el relieve del deltoides en el hombro; otro hallazgo puede ser la progresión del pulgar hacia el centro de la mano, provocando la disminución del primer espacio interdigital. Es importante ver si existe artrosis en otras localizaciones como nódulos de Heberden o la presencia de un síndrome del túnel carpiano que coexiste en el 43% de los casos.
En la palpación se aprecia dolor a la palpación de dicha articulación, crepitación, limitación de los movimientos. Es importante medir la abducción del pulgar en extensión y antepulsión; el ángulo de rotación de Duparc, la oposición pulpejo-pulpejo, la movilidad y estabilidad de la AMF, así como la fuerza del puño y la pinza.
Hay dos maniobras importantes y conocidas que reagudizan la sintomatología, el Cranck test que consiste en provocar dolor realizando una compresión en el eje del primer metacarpiano asociando un movimiento de flexoextensión. El Grind test es el mismo tipo de compresión pero asociando un movimiento de rotación al nivel de la articulación TMC.
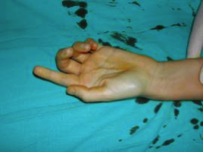
Es importante valorar el espacio de la primera comisura, intentando la abducción de forma manual, apreciando si existe retracción o no de la musculatura a ese nivel y si el primer espacio está fibrótico o no. Conforme la enfermedad progresa se producen las deformidades compensatorias como es la hiperextensión de la articulación metacarpofalángica del primer dedo. Si cuando se abduce pasivamente la TMC y la hiperextensión disminuye, seremos optimistas ante la posibilidad de recuperar la movilidad tras la cirugía.
Exploraciones complementarias.
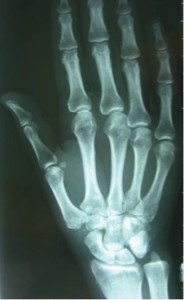
La Rx simple es una herramienta fundamental para el diagnóstico de esta enfermedad.
Diagnóstico diferencial.
- Síndrome de túnel carpiano: coexisten ambos en el 43% de los casos.
- Tenosinovitis de De Quervain.
- Artrosis Trapezioescafoidea o escafotrapeciotrapezoidea aislada.
- Cervicobraquialgia.
Tratamiento conservador.
Supone un tratamiento sintomático de alivio del dolor pero no definitivo. Debemos comenzar por él hasta que la progresión del cuadro haga que el paciente se encuentre incapacitado. Se debe mantener mientras la sintomatología lo permita. Hay varios tipos de tratamiento:
- reposo y/o cambio de actividad. Es conveniente una reeducación de los hábitos posturales y de los patrones funcionales. Evitar posiciones forzadas
- AINES.
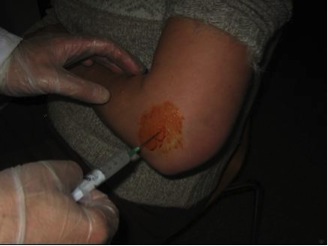
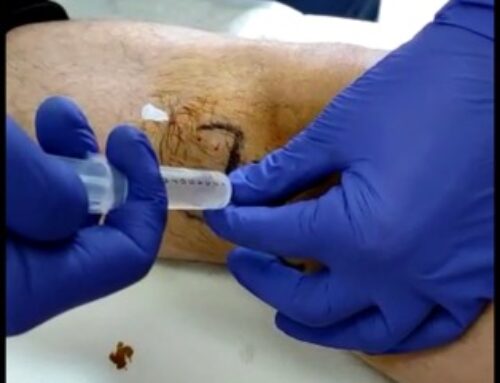
- Infiltraciones locales con corticoides intraarticulares para disminuir la inflamación, el hidartros y mejorar el dolor. Otro tipo de infiltración local es con ácido hialurónico. Su función es fortalecer la matriz extracelular del cartílago asociando un efecto analgésico. Es un fármaco de acción lenta peor que puede modificar levemente el curso de la enfermedad.
- Tratamiento rehabilitador y ejercicios de potenciación muscular adecuada. El aductor corto junto a la debilidad de la musculatura de la eminencia tenar para la oposición, es lo que hace que se estreche la primera comisura. Potenciando dicha musculatura opositora, el APL y el EPL conseguimos controlar de forma dinámica dicha articulación.
- Ortesis e inmovilizaciones: su función principal es estabilizar la base del primer metacarpiano, tratando de evitar la progresión de la aducción del primer metacarpiano así como la subluxación de la base. Disminuyen el dolor y el paciente puede realizar la mayor parte de sus actividades de la vida diaria. Tienen que tener 30º de abducción y la IF libre.
Tratamiento quirúrgico.
Cuando el tratamiento conservador falla, el cirujano y el paciente se deben plantear la opción de la cirugía. El dolor debe ser incapacitante; la función de la mano muy limitada y que afecte a la calidad de vida de la persona y a sus actividades de la vida diaria. La indicación en cuanto a la técnica va a depender de factores como la edad, el estado general del paciente, su actividad laboral, deformidades asociadas o enfermedades concomitantes.
En función a los diferentes estadíos de Eaton se puede indicar una técnica quirúrgica u otra, de menos a más agresiva.
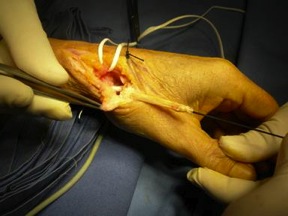
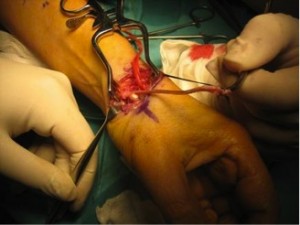
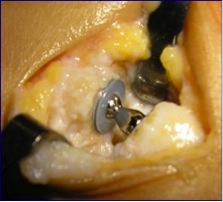
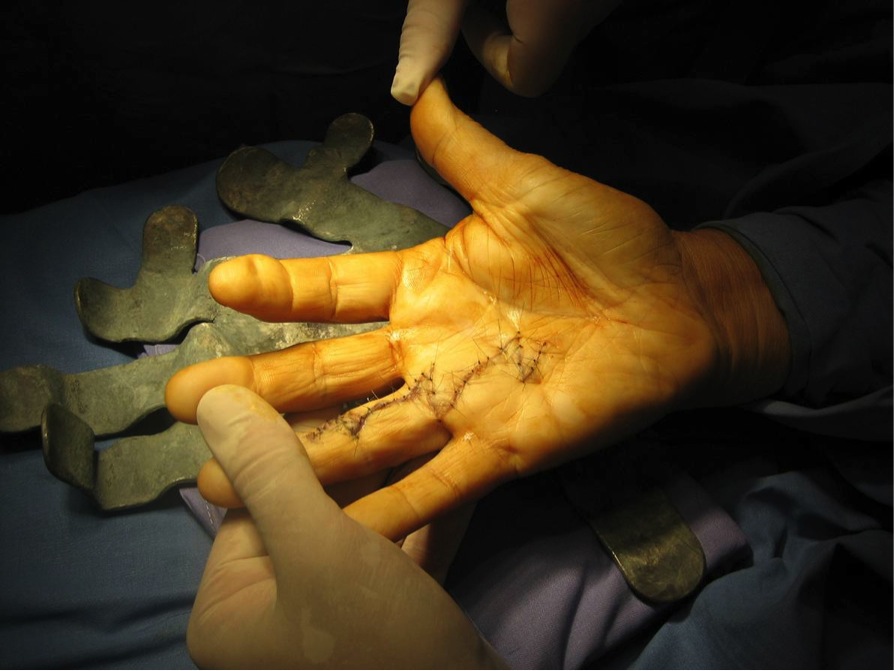
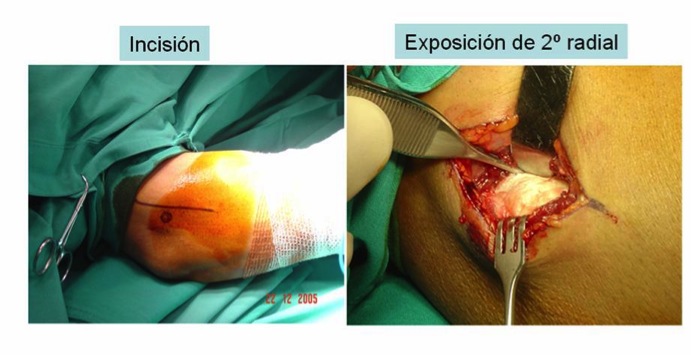
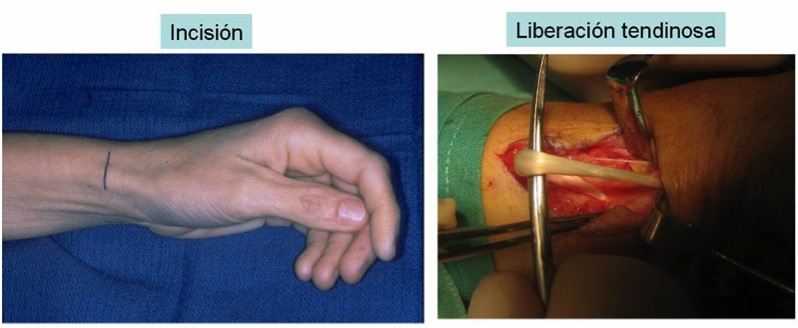
Plastias de tenosuspensión-interposición (METODO PREFERIDO DEL AUTOR)
Se recogen resultados satisfactorios con una desaparición del dolor en el 70-90% de los casos.
La artroplastia de interposición tendinosa es una técnica fácil de realizar y ofrece menor morbilidad con un índice de complicaciones más bajo que la artrodesis o la artroplastia total.
[row] [one_half]
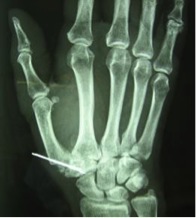
A.- TECNICA DE ZANCOLLI
Se trata de interponer el músculo abductor accesorio en el lugar que ha dejado el trapecio
El tratamiento post-operatorio realizado en todos los casos ha consistido en una férula de inclusión del primer dedo permitiendo la movilización pasiva a partir de la tercera semana sustituyendo la férula de yeso inicial por una férula de termoplástico de protección nocturna y entre los ejercicios y autorizando la movilización activa a partir de la sexta semana.
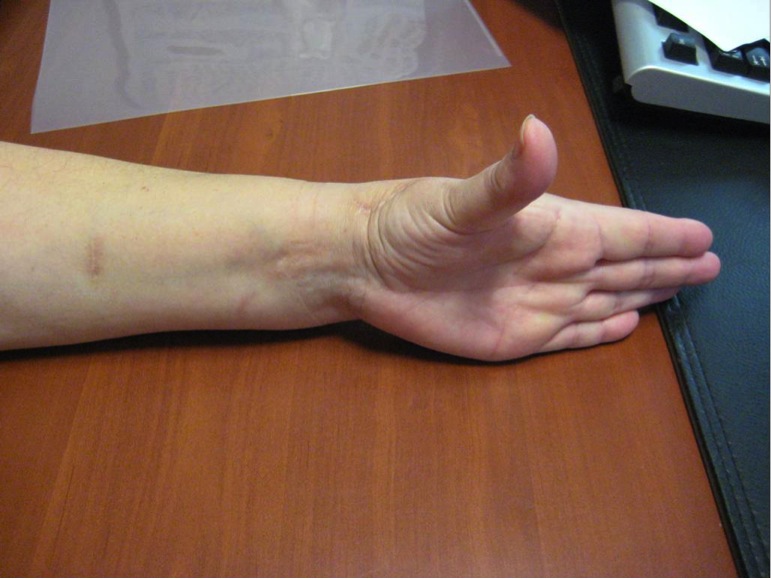
Nosotros en estudio realizado entre los Hospitales Gregorio Marañón, Hospital de Poniente y la Fundación Hospital de Alcorcón, hemos obtenido resultados buenos o excelentes en la mayoría de los pacientes intervenidos mediante trapezectomía e interposición tendinosa según la técnica de Zancolli, con una mejoría del rango de movilidad, del dolor y debilidad así como de la fuerza de prensión y de pinza, siendo una plastia efectiva a la hora de prevenir la inestabilidad dorsorradial.
[/one_half] [one_half]
[/one_half] [/row]
B.- TECNICA DE SUSPENSION-INTERPOSICION DE SCHEKER
Luis Scheker del Instituto Kleinert en USA, diseño una artroplastia de suspensión interposición que cumplía este requisito, obteniendo buenos resultados.
Se interpone el palmar mayor en el hueco que deja el trapecio.
Es una buena técnica que obtiene en un 88 % de los casos resultados excelentes-buenos.
Se interpone el palmar mayor en el hueco que deja el trapecio.
Es una buena técnica que obtiene en un 88 % de los casos resultados excelentes-buenos.
EXCELENTE RESULTADO FUNCIONAL
Prótesis trapecio-metacarpiana.
Últimamente se ha producido un aumento de la popularidad de la artroplastia total de la articulación trapecio-Metacarpiana. Una de las más utilizadas es la ArpeN que tiene las siguientes características:
- Prótesis de tipo rotula con 3 grados de libertad.
- Los implantes permiten una fijación sin cemento, gracias a un recubrimiento de hidroxiapatita de calcio.
- Una cúpula no retentiva, evitando las tensiones de arrancamiento.
- Movilidad potencial superior a la movilidad fisiológica para compensar eventualmente los efectos de una orientación atípica de la cúpula.
- Resección ósea mínima.
-
La artroplastia total estaría indicada en pacientes mayores con escasa demanda funcional sin artrosis pantrapezial con un riesgo de aflojamiento del 10-20% a los 10 años. Los resultados de movilidad y de fuerza son muy alentadores, teniendo un aspecto estético adecuado y manteniendo la altura del pulgar. Evita el colapso y mejora la fuerza en relación con las artroplastias de interposición. Sin embargo tienen complicaciones tales como el desgaste, aflojamiento y luxación que ya surgieron con otros modelos anteriores tales como la artroplastia de Cafiniere, aunque en tasas muy superiores a las actuales.
Artrodesis
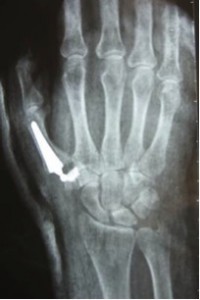
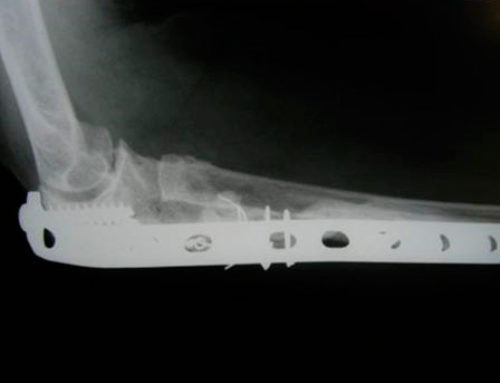
La artrodesis trapeciometacarpiana supone la fijación de la base del primer metacarpiano y el trapecio con unas agujas, tornillos a compresión o grapas después de la resección de sus superficies articulares. Se puede utilizar injerto óseo para mejorar el tanto por ciento de consolidaciones.
La pseudoartrosis en este tipo de intervenciones se cifra en el 8-10%. La consolidación da un pulgar sólido e indoloro que permite realizar trabajos de fuerza sin dificultad, por lo que está indicada en trabajadores manuales. Pero impide poner la mano absolutamente plana y puede ser molesto para algunas actividades. También hay una limitación de la oposición con el cuarto dedo y a veces con el tercero. La artrodesis de la articulación trapeciometacarpiana debería considerarse sólo en pacientes jóvenes menores de 50 años trabajadores manuales sin artrosis escafotrapezoidea y sin necesidad de tener una mano plana.
[/toggle] [toggle title=»2.- CIRUGIA DE LOS TENDONES EXTENSORES»] Las lesiones de los tendones extensores, son lesiones que gozan de una falsa benignidad, precisando de un tratamiento especializado.
Las técnicas quirúrgicas que realizamos son:
[expand title=»Suturas primarias de lesiones agudas de tendones extensores«]
[/expand]
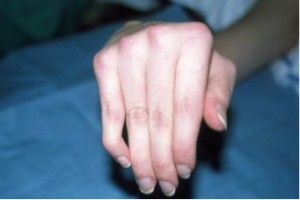
[expand title=»Cirugía reconstructiva de tendones extensores para mano reumática«]
[/expand]
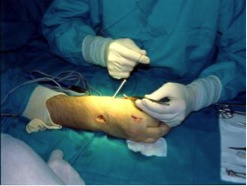
[expand title=»Trasferencias tendinosas«]
[/expand]
[/toggle] [toggle title=»3.- CIRUGIA DE LOS TENDONES FLEXORES»]
Las cirugías de los tendones flexores, son cirugías demandantes, en las que es importante el conocimiento de la anatomía para un óptimo tratamiento y resultados.
Las cirugías que realizamos son:
- Suturas primarias de tendones flexores.
- Tenolisis de tendones flexores para liberarlos de adherencias.
- Reconstrucción de poleas.
- Injertos tendinosos en un tiempo.
- Injertos tendinosos en dos tiempos.
- Trasferencias tendinosas.
Aplicamos las más modernas técnicas de rehabilitación para una recuperación temprana y segura.
[/toggle] [toggle title=»4.- CIRUGIA DE LA MANO REUMATICA.»]
La patología reumática, es frecuente e invalidante. Precisa de una adecuada estrategia de tratamiento no sólo quirúrgico sino también médico.
Es importante no solo tratar los problemas cuando ya no tienen remedio, sino sobretodo prevenirlos. Los procedimientos realizados con mayor frecuencia son:
- Sinovectomias dorsales y volares de muñeca y dedos
- Recentrado de tendones extensores
- Artroplastia metacarpofalángica e IFP
- Artroplastia de muñeca
- Artrodesis de muñeca
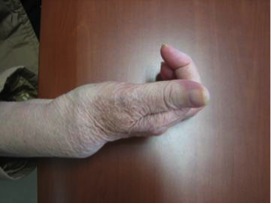
- Técnicas de estabilización y reconstrucción radiocubital distal y artroplastias de esta articulación.
- Trasferencias tendinosas y cirugía reconstructiva
[/toggle] [toggle title=»5.- SINDROME DEL TUNEL CARPIANO»]
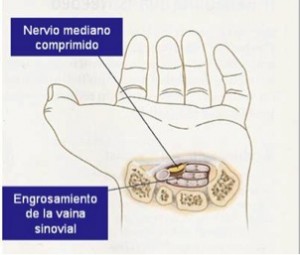
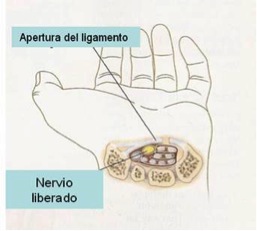
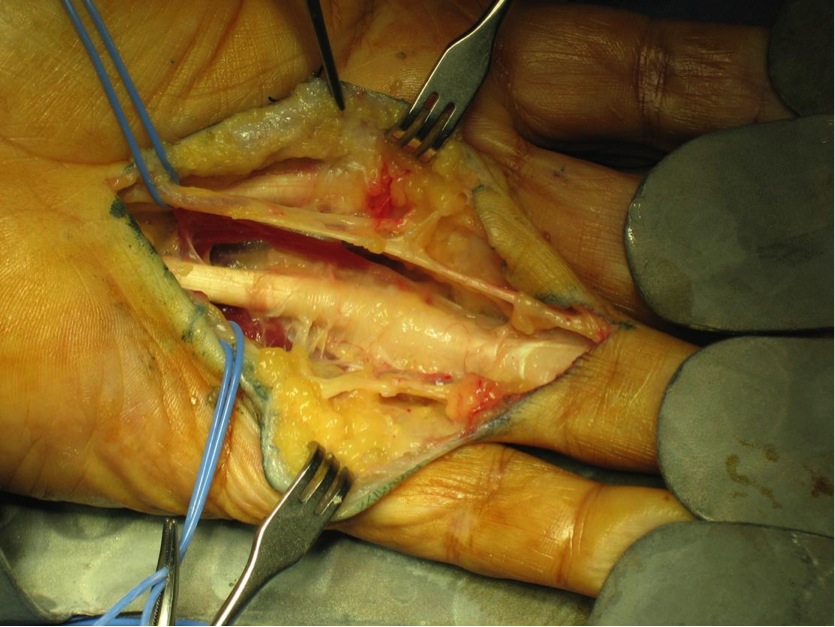
Es una situación clínica en la que se produce un incremento de presión en un túnel que posee en su interior 9 tendones y uno de los principales nervios de la mano, el nervio mediano. El nervio pasa a través de ese túnel desde la muñeca hacía la mano. El túnel tiene un suelo y paredes óseas, siendo el techo del mismo un potente ligamento llamado ligamento transverso del carpo.
¿Causas del Síndrome del túnel carpiano?
En la mayoría de los casos son de causa idiopática. El incremento de presión en el interior del túnel carpiano, puede ser secundaria a un engrosamiento del ligamento anular del carpo, a un aumento de las partes blandas que conforman el túnel debido a traumatismos o procesos reumáticos, fractura de los huesos que conforman los márgenes del túnel, cambios hormonales durante el embarazo, menopausia o problemas tiroideos.
Además la diabetes y la espondilosis cervical, se asocian también con un riesgo aumentado de padecer un síndrome del túnel carpiano.
Clínica:
Afecta a pacientes entre los 30 y 50 años. Es más frecuente en mujeres, y refieren presentar hormigueos y adormecimiento de los tres primeros dedos de la mano y del borde radial del 4º. El adormecimiento aparece de forma característica por la noche, despertando a los pacientes. También refieren adormecimiento al peinarse, coger el teléfono, cambiar las marchas del coche. En casos más severos puede aparecer también atrofia de la musculatura tenar y disminución de fuerza pulgar índice.
Diagnostico:
La historia clínica proporciona mucha información al igual que la exploración física. El electromiograma evidencia una disminución de la velocidad de conducción en la zona de atrapamiento del nervio.
Tratamiento:
En algunas situaciones como el embarazo, el tratamiento quirúrgico no esta indicado al haber un disbalance hormonal que se suelen resolver al tener el bebe.
La utilización de férulas nocturnas, ayuda a aliviar los síntomas por la noche.
La infiltración con corticoides, se puede realizar también en síndrome del túnel del carpo leve y moderado. Personalmente no me gusta infiltrar en los casos severos, porque enmascara los síntomas y no obtiene buenos resultados.
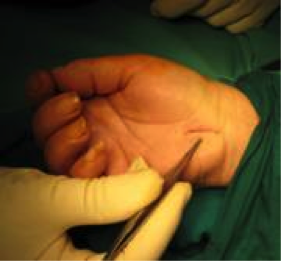
Cuando la férula y el tratamiento sintomático fracasan, la cirugía es la indicación. Se realiza una incisión en eje de 4 radio de 1 cm y medio de longitud, y se secciona el ligamento anular del carpo.
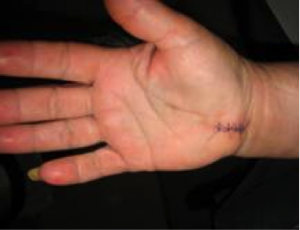
Se coloca un vendaje compresivo almohadillado y se permite la movilidad inmediata de los dedos y muñeca.
A los 10 días aproximadamente se retiran los puntos, y el tiempo aproximado de baja laboral es de 3 semanas para los trabajos que no requieren grandes esfuerzos ni coger pesos, y a las 6 semanas para aquellos trabajadores que cogen pesos
Los riesgos más importantes de la cirugía aunque escasos son: lesión del nervio mediano, recurrencia del síndrome del túnel carpiano (aproximadamente un 10%), y cicatriz dolorosa.
[/toggle] [toggle title=»6.- ENFERMEDAD DE DUPUYTREN»]
Anatomía: Anatómicamente, la piel de la palma de la mano se desliza menos que la piel del dorso, y esto es debido a la existencia de la fascia palmar.
En la enfermedad de Dupuytren, se produce una retracción de esta fascia y por lo tanto alteraciones en la morfología de la piel inicialmente y más tarde de los dedos.
Etiología: Hay múltiples causas que pueden favorecer su aparición: el alcoholismo, la diabetes, la epilepsia y especialmente el uso de fenitoina son factores implicados. La raza caucásica a menudo se encuentra afecta de este problema, siendo excepcional en la raza negra. Sin duda hay un factor genético que es muy importante en los antecedentes de esta enfermedad.
Evolución: inicialmente aparecen unos nódulos en la palma de la mano, que es el estadio I que progresan a verdaderas cuerdas que nacen en la palma de la mano y que se dirigen hacía los dedos. Como estas bridas tiran del dedo, el paciente refiere que cada vez tiene más doblado su dedo, haciéndose cada vez más evidente las bridas pretendinosas.
Clínica: El paciente al inicio nota unos nódulos o unas umbilicaciones, habitualmente a nivel del pliegue palmar distal. Poco a poco se va desarrollando la brida pretendinosa que se palpa perfectamente y se empieza a producir una retracción digital o un cierre de la primera comisura.
Cuando operar: no es aconsejable intervenir de forma muy inicial ya que esto puede provocar una diátesis de Dupuytren, es decir una reactivación muy importante del proceso de formación y deposito de colágeno con miofibroblastos. Lo habitual es que evaluemos el grado de retracción digital y si el paciente no puede poner la mano plana sobre la mesa, o tiene una retracción articular de la IFP, optemos por la cirugía.
Los dos factores pronósticos más importantes son: el grado de retracción digital (cuanto más doblado más compleja puede llegar a ser la operación), pero especialmente el flexo de la IFP
La cirugía puede consistir en la fasciectomía selectiva (extirpación de fascia enferma) o en la fasciotomía percutánea (corte de la fascia para consegujir la extensión) cuando el paciente es mayor, con patología medica importante y se trata de una brida que ocasiona especialmente una flexión de la Metacarpo-falángica y sin afectación de la Interfalángica proximal.
Cuando el dedo esta muy retraído, pueden ser necesarias Z-plastias. En las situaciones de recidiva puede ser necesario hacer injertos de piel debido al mal estado de la piel.
Complicaciones: La lesión más importante es la lesión neurovascular, cada vez menos frecuente debido al uso de los sistemas de amplificación y la recidiva que según estudios ocurre aproximadamente en un 50 % de los casos a los 15 años de evolución.
[/toggle]
[toggle title=»7.- EPICONDILITIS»]
Es una degeneración de los tendones extensores y supinadores que se insertan en la parte externa del codo. Se produce en trabajadores manuales que realizan ejercicios de prono-supinación repetidos (electricistas, limpiadoras…).
La patogenia, es que bien tras un esfuerzo repentino o bien tras movimientos repetidos, se produce un fenómeno de reparación incompleta de estos tendones.
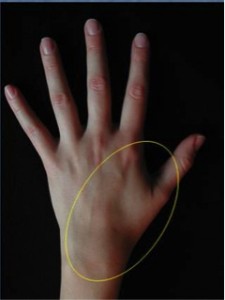
Clínicamente se manifiesta por dolor en región lateral del codo, que aumenta con las maniobras de extensión de muñeca contrarresistencia y supinación forzadas. Además aparece dolor a la palpación selectiva de la zona correspondiente con el 2º radial, que en un 100% de los casos se encuentra afectado. Podemos encontrar en un 35% de los casos una afectación de la porción más anterior del extensor común de dedos.
El diagnóstico de confirmación suele ser radiológico. En el estudio con Rx simple se puede evidenciar una exostosis en el epicóndilo lateral, una calcificación tendinosa, artrosis radiohumeral o cuerpos libre intraarticulares. La RMN es la prueba de elección debido a su mayor sensibilidad.
Hay que hacer diagnostico diferencial con diversas entidades: Neuropatía de nervio interoseo posterior, osteocondritis de condilo humeral, artrosis radio-humeral …
RNM de codo
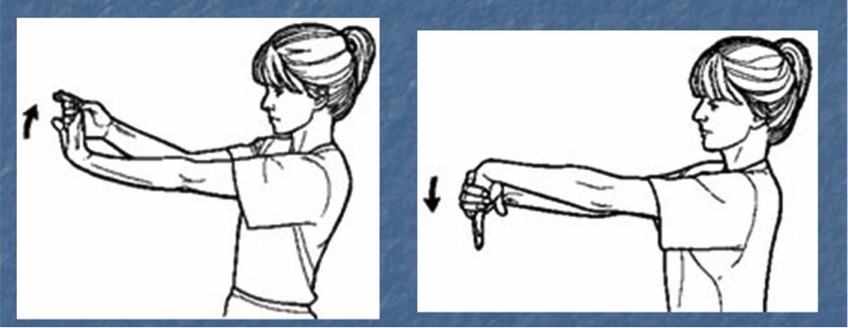
El tratamiento debe ser siempre e inicialmente conservador ya que la tasa de curaciones puede suponer el 95% y engloba: calor seco local suave, Pomadas, AINEs y tratamiento rehabilitador. Uno de los puntos clave del tratamiento es entender que no es necesario un reposo, sino que el objetivo es obtener una reparación completa de algo que por el motivo que sea no se ha reparado bien. La rehabilitación se basa en ejercicios concéntricos-excéntricos. Con la muñeca en extensión realizar una extensión pasiva máxima como intentando estirar los músculos del dorso del antebrazo. Con la mano flexionando de forma pasiva la muñeca y forzando el rango de movilidad al máximo en un gesto opuesto al anterior.
Las ortesis de codo, obtienen resultados variables, pero no una mala opción inicial especialmente en pacientes que realizan ejercicios repetidos
[row] [one_half] Las infiltraciones con corticoides y anestésico local muestran una mejoría del 90% de los síntomas en la primera semana tras la inyección; sin embargo, muestran una recurrencia a los tres meses del 30%.. Hay estudios recientes con la colocación de factores de crecimiento autólogos Lo que buscamos es iniciar la cascada de la inflamación con este tratamiento y así facilitar la curación de la lesión tendinosa en un plazo no superior a 3 semanas.
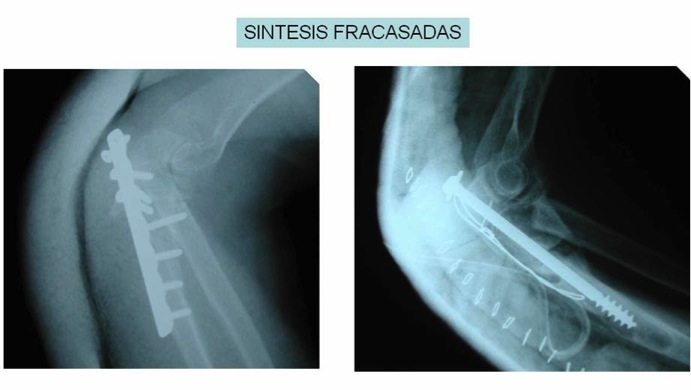
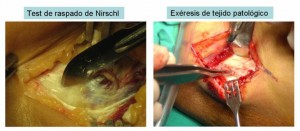
Cuando no conseguimos un resultado óptimo con este tratamiento conservador durante al menos 6 meses, optamos por la cirugía. La cirugía engloba múltiples técnicas quirúrgicas que van desde la desinserción tendinosa de la musculatura extensora y supinadora, al alargamiento en V-Y, a la resección del tejido patológico. Otra opción es la técnica de Morrey para el tratamiento de la epicondilitis cuando ésta es pura y le asociamos una liberación del nervio interóseo posterior cuando éste se encuentra afectado. Si hay una afectación articular, podemos explorarla bien mediante una técnica abierta o bien mediante la ayuda de la artroscopia. Los resultados con esta técnica son satisfactorios, y cuando fracasan hay que pensar en un diagnostico incorrecto o una mala técnica quirúrgica inicial.[/one_half]
[one_half]
[/one_half] [/row]
Vemos que la epicondilitis es un proceso que responde actualmente bien al tratamiento rehabilitador y que las técnicas quirúrgicas son la última opción, siendo los resultados con la técnica de Morrey satisfactorios aunque hay múltiples técnicas descritas y cuya preferencia depende del cirujano y sus resultados.
[/toggle] [toggle title=»8.- TENOSINOVITIS DE DE QUERVAIN»] [row] [one_half]
Se trata de una tenovaginitis del primer compartimento extensor. Fue descrita por Fritz De Quervain en 1895.
Sexo: afecta 8 veces más a mujeres que a hombres. Edad: Suele afectar entre los 20 a los 55 años, siendo lo más frecuente que afecte a mujeres perimenopausicas, aunque también se ha descrito en embarazadas y en el postparto, en mujeres que todavía no han cambiado sus hábitos y todavía no han cargado el peso del recién nacido.Dominancia: No hay predilección por ningún lado, sea cualquiera que sea la mano dominante.
Trabajo y traumatismos repetidos: Desde su descripción inicial, siempre se ha relacionado el De Quervain con el trabajo o las actividades manuales repetitivas.
Es un verdadero conflicto continente-contenido entre los tendones extensor corto (dorsal) y abductor largo del pulgar (volar). Se produce al igual que en la epicondilitis, en trabajadores manuales y que realicen ejercicios repetitivos de abducción-aducción. En otras ocasiones obedece a otras causas como la presencia de tendones aberrantes en el seno del abductor largo del pulgar; también es frecuente en pacientes con artritis reumatoide.
El paciente acude a la consulta, refiriendo dolor sobre la estiloides radial. Aumenta el dolor a la extensión y abducción forzada del pulgar. Hay un dolor que se incrementa al introducir pulgar en la palma y realizar una flexión y desviación cubital de la mano (Filkenstein +). Puede existir deformidad o tumefacción, sobre la zona de primer compartimento extensor.[/one_half] [one_half]
[/one_half] [/row]
El diagnostico es clínico, pero siempre conviene realizar Radiografías de muñeca, para hacer diagnostico diferencial con entidades óseas como puede ser el Tumor de células gigantes. Hay que valorar la sensibilidad en dorso radial de mano que puede estar disminuida y no ser más que el reflejo de una compresión del Nervio radial sensitivo en la mano (Síndrome de Wartemberg).
Una vez hecho el diagnostico, el tratamiento debe de ser conservador. Engloba ortesis de inclusión de primer dedo, pomadas, AINEs, calor seco suave o hielo en función de la inflamación, y finalmente tratamiento rehabilitador. Dentro del tratamiento rehabilitador, el láser es una muy buena opción. A diferencia de lo que ocurre con la epicondilitis, el tratamiento rehabilitador con esta entidad, no obtiene resultados tan satisfactorios. La infiltración en el primer compartimento de corticoide hay que hacerla con prudencia por dos motivos: el riesgo de necrosis grasa en zona de piel, y el riesgo de rotura tendinosa. No es mala opción para intentar ahorrar una cirugía al paciente.
Cuando el tratamiento conservador fracasa, esta indicada la cirugía. Se puede realizar una incisión transversal, longitudinal o en Zigzag. Se identifica el nervio radial y se realiza una apertura del primer compartimento en la zona más dorsal. Es importante abrir todos los compartimentos y liberar completamente los tendones. Para un resultado óptimo, hay que abrir todos los tabiques y liberar bien los tendones sin lesionar el nervio radial.
Una vez hecho esto, suele haber en la zona más volar, tendones accesorios (su numero varia de 1 a 5). La actitud con estos tendones varía en función de la sintomatología. Si hay una clínica de rizartrosis en estadio Inicial, podemos realizar una tenotomía de los abductores accesorios y si no podemos dejarlos sin problemas al haber solucionado el problema continente-contenido. Hay que comprobar que los tendones no se luxen del compartimento al realizar una flexión de muñeca. Es poco frecuente que este hecho sea sintomático, y si posteriormente da problemas se podría hacer una reconstrucción del primer compartimento con una banda de retináculo.
[/toggle] [toggle title=»9.- DEDO EN RESORTE»]
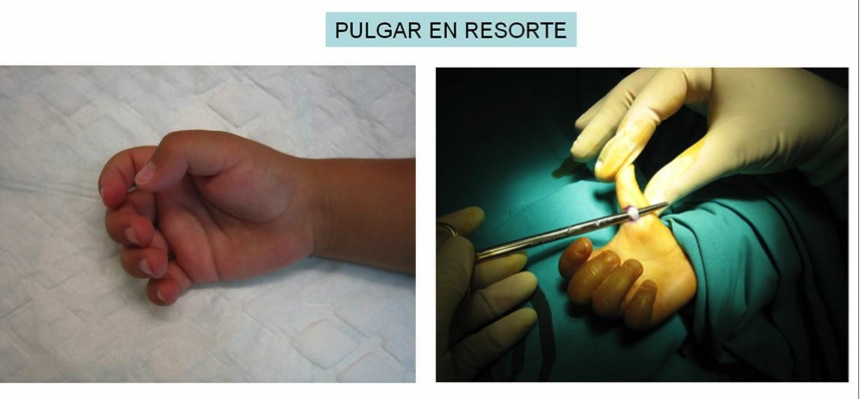
El dedo en resorte, es un bloqueo de los tendones flexores a nivel de la polea A1 en la palma de la mano. Su incidencia es de 28 por cada 100.000 habitantes. Suele afectar a mujeres de mediana edad, trabajadoras manuales. No es habitual que sea múltiple salvo en los pacientes diabéticos o en los enfermos de artritis reumatoide. Se puede asociar la síndrome de túnel carpiano.
El paciente acude a la consulta refiriendo dolor a nivel de la palma de la mano sobre el pliegue palmar distal. Se puede palpar un nódulo en dicha localización con o sin bloqueo asociado. En las fases iniciales únicamente el paciente refiere dolor, posteriormente aparece un nódulo en Polea A1 con bloqueo a la movilización pasiva y después con la activa. El último estadio es cuando aparece una actitud en flexión por colocación de la cascada digital en una posición antiálgica.
El diagnostico es básicamente clínico. Es adecuado hacer una radiografía para descartar una lesión ósea.
El tratamiento inicial es conservador, mediante ejercicios, AINEs, y cambios de actividad. Cuando no mejoran, se puede infiltrar obteniendo un alivio de síntomas en un 70% en dedos largos y un 90% en primer dedo. Cuando fracasan las infiltraciones, se puede realizar una intervención quirúrgica. Esta puede ser mediante cirugía abierta o percutanea. La cirugía abierta, se basa en la apertura de la polea A1 en dedos largos y de polea T1 en pulgar.
Hay que identificar los paquetes neurovasculares primero y posteriormente abrir dichas poleas, teniendo cuidado de no abrir la polea A2 para evitar cuerdas de arco. Los resultados habitualmente son satisfactorios aunque puede haber problemas de dolor en cicatriz, infección, lesión neurovascular …
[/toggle] [toggle title=»10.- COBERTURAS DE MIEMBRO INFERIOR»] COLGAJO SURAL
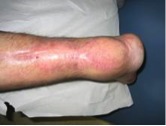
Los defectos de cobertura de miembro inferior son cada vez más frecuentes debido al incremento de traumatismos que afectan a esta localización. El traumatólogo debe ser capaz de realizar un tratamiento integral de la lesión, que incluya la reducción y la síntesis de la fractura y el manejo de las complicaciones que se puedan derivar, como la necrosis cutánea, realizando la oportuna cobertura.
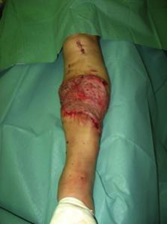
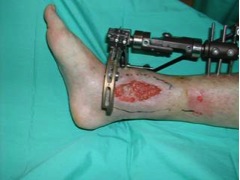
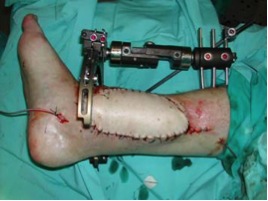
Las ventajas del colgajo sural de flujo reverso son, la fácil disección, no dependencia de anastomosis microquirúrgicas, la preservación de las estructuras vasculares más importantes de la extremidad, la cobertura en un tiempo, la fiabilidad del colgajo y su bien vascularizado islote cutáneo.
Su indicación principal son los defectos de cobertura del talón y de la región perimaleolar externa o interna.
Existe una gran variedad de colgajos musculares o pediculados para la reconstrucción de defectos de cobertura del miembro inferior. Sin embargo, su uso no está extendido entre los cirujanos ortopédicos, menos habituados con este aspecto de la especialidad, debido a las dificultades técnicas que supone, así como menor fiabilidad y morbilidad excesiva en la zona donante.
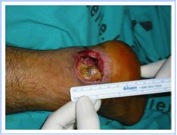
Las ventajas de éste frente a otros colgajos son: fácil disección, realizable únicamente con gafa-lupa sin necesidad de anastomosis microquirúrgicas, preservación de la mayoría de la vascularización principal de la extremidad, cirugía de un tiempo, fiabilidad, islote cutáneo bien vascularizado y la posibilidad de cubrir un amplio abanico de zonas con defecto cutáneo en tibia distal, talón y retropié. Se puede usar incluso en situaciones límite como es la diabetes asociada a osteomielitis del retropié a consecuencia de úlceras plantares recurrentes.5 Una de las pocos desventajas es que al sacrificar el nervio sural, se produce la anestesia de la parte lateral del pie, que, por otra parte, es bien tolerada por el paciente.
Aspecto a los 6 meses.
COLGAJOS LIBRES
Los colgajos musculares tienen en común algunas características que los hacen idóneos para la reconstrucción de la extremidad inferior. La razón es que los músculos se puede moldear y adaptar a la geometría irregular de la herida. Por su gran volumen son idóneos para rellenar grandes defectos si se transfieren libres. Están ricamente vascularizados, lo que es una ventaja para el ambiente isquémico que envuelve los defectos postraumáticos, los tejidos infectados o radiados de las extremidades inferiores. Su contorno mejora con el tiempo a diferencia de los fasciocutaneos que pueden hacerse edematosos o congestivos en determinadas posiciones.
El resultado cosmético con un injerto sobre el músculo es aceptable aunque inferior a un colgajo fasciocutáneo. La morbilidad de la zona dadora es pequeña cuando se requiere una cantidad grande de tejido. Por último todos aportan un pedículo vascular largo aunque la única fuente de drenaje es la vena del pedículo principal. Otro inconveniente es que al carecer de tejido subcutáneo la zona del colgajo puede tener intolerancia al frio.
El éxito de los colgajos libres en la extremidad inferior requiere el cumplimiento de los mismos principios básicos que la reconstrucción con colgajos locales, es decir, desbridamiento adecuado, extirpación de tejidos necróticos y hueso avascular, fijación ósea rígida de los fragmentos óseos inestables y microanastomosis vasculares a vasos receptores adecuados.
La elección del colgajo más adecuado dependerá de las características de la pérdida de sustancia, en especial de su extensión y profundidad. Los defectos pequeños pueden cubrirse con cualquier colgajo, pero un defecto extenso requiere un gran colgajo (dorsal ancho, paraescapular, recto del abdomen, gracilis, etc.). Cuando el defecto es cutáneo podemos utilizar un colgajo cutáneo o fasciocutáneo como el escapular, paraescapular, el antebraquial radial, el anterolateral del muslo pero cuando la pérdida de sustancia es más profunda requeriremos un colgajo muscular o musculocutáneo que rellene el espacio.
Colgajo libre de dorsal ancho
*Gentileza del Dr. García López
Colgajo de gemelo
El colgajo con gemelo es muy útil para el tratamiento de los defectos que afectan al 1/3 proximal de pierna y rodilla. Aunque su utilización se ha popularizado tras complicaciones cutáneas y de infección tras la artroplastia total de rodilla, es muy útil para el tratamiento de perdidas de sustancia tras fracturas de 1/3 proximal de tibia o de la región anterior de la rodilla.
Su uso en muy elevado porque su extracción es relativamente sencilla y su vascularización bastante constante.
Se puede utilizar este colgajo únicamente con músculo, o con músculo y piel. Además puede ser pediculado (lo más frecuente) o libre.
Indicaciones: Permite la cobertura del 1/3 proximal de la tibia y cara anterior y medial de la rodilla. La asociación con una paleta cutánea a nivel distal del músculo y sobre la aponeurosis distal permite un colgajo de mayor tamaño para la cobertura de parte del 1/3 medio de la pierna.
[/toggle] [/togglegroup]