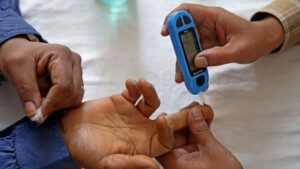
- Hay más de cinco millones de adultos en España que viven con diabetes.
- La tipo 2 será la epidemia de los próximos años.
La Federación Internacional de Diabetes (FID) ha publicado nuevas cifras que muestran que 537 millones de adultos viven actualmente con diabetes en todo el mundo; es un incremento del 16% (74 millones) desde las estimaciones anteriores realizadas por la FID en 2019. Hay unos 5’1 millones de adultos en España que viven con diabetes.
Esto supone que el número de personas con diabetes ha incrementado en España en un 42% desde el 2019.
La prevalencia de la diabetes en España ha alcanzado el 14’8%. Afecta a uno de cada siete adultos y es la segunda tasa más alta de Europa. Además, el gasto sanitario relacionado con la diabetes en España ha alcanzado los 15.500 millones de euros, lo que sitúa el país en la lista de los diez primeros países en cuanto al gasto sanitario relacionado con la diabetes.
Casi un tercio (30’3%) de las personas que viven con diabetes en España no están diagnosticadas. Cuando la diabetes no se detecta o no se trata adecuadamente, puede causar complicaciones graves y potencialmente mortales, como, por ejemplo, un infarto de miocardio, un accidente cerebrovascular, una insuficiencia renal, una ceguera o la amputación de miembros inferiores. Estas complicaciones reducen la calidad de vida y aumentan los costes sanitarios. Todo es debido al efecto de la insulina.
La insulina es una sustancia cuya función es extraer la glucosa de la sangre, y transportarla dentro de las células, para que debido a diferentes reacciones químicas, ese azúcar se transforme en energía, por ejemplo, en los músculos o el hígado.
La glucosa que tomamos de los alimentos es el carbón o madera, y la insulina es la máquina del tren que la transforma en energía.
Diabetes tipo 1
Suele ser diagnosticada en pacientes jóvenes. El organismo del diabético tipo 1 es incapaz de producir insulina. Es un trastorno autoinmune en el que el propio sistema inmunitario del enfermo ataca a la colonia de células Beta, que se encuentran en el páncreas y son las encargadas de producir insulina. No se produce casi ninguna cantidad de insulina por lo que la persona no podría sobrevivir sin pincharse insulina sintética. Curiosamente, este año se cumplen 10 años del descubrimiento de la insulina.
El diagnóstico es clínico: los niños tienen mucha sed, orinan mucho, se encuentran fatigados, pérdida de peso a pesar de comer como limas, visión borrosa, hematomas con mucha facilidad o mala capacidad de cicatrización. El tratamiento es la inyección vía subcutánea de insulina exógena; dependiendo de cada paciente.
Hay la llamada insulina lenta, de efecto retardado y que debe mantener estables los niveles de insulina, que se administra una vez al día. La otra más usada es la tipo rápida, ideal para ser administrada después de cada comida, ya que actúa contra la subida de glucosa en sangre que se produce tras cada ingesta.
El número de unidades a pautar depende de los controles de azúcar que se realizan los pacientes durante el día.
Diabetes tipo 2
Se produce en pacientes mayores, sobre todo, si bien, cada vez se diagnostica más diabetes tipo 2 en personas jóvenes debido al sedentarismo y la mala alimentación de nuestros adolescentes. Su etiología suele ser el sobrepeso o la obesidad, el sedentarismo y los malos hábitos alimenticios.
En este caso, el problema no es que el páncreas no produzca insulina. El tema es que los tejidos se hacen resistentes a la insulina.
Para poder obtener el efecto deseado, el organismo precisa producir más cantidad de insulina. Llega un momento en que el páncreas es incapaz de producir más insulina y se agota.
Los niveles de azúcar en sangre suben de forma peligrosa pudiendo provocar importantes problemas que, a la larga, pueden causar ictus o infartos entre otras cosas.
Otro problema es que es la alteración de la sensación de saciedad o plenitud tras la ingesta proveniente del cerebro. Eso es un problema añadido para aquellas personas que intentan perder peso.
En este caso, no se precisa insulina externa como en el tipo 1. Se tratan mediante medidas higiénicas como el ejercicio, la pérdida de peso, la reducción drástica de la ingesta de azúcar y los antidiabéticos orales.
En un país como Estados Unidos son las bebidas azucaradas la principal causa de obesidad relacionada con la diabetes tipo 2. Si la persona es diagnosticada precozmente, con estas medidas es muy probable que los niveles de azúcar en sangre vuelvan a la normalidad y no precise ningún tipo de medicación.
El antidiabético oral más conocido se llama metformina. Entre otras funciones, reduce la producción de glucosa por parte del hígado. Reduce la absorción intestinal de la glucosa que tomamos en las comidas.
Aumenta la sensibilidad de los tejidos y las células hacia la insulina, reduce los lípidos en sangre (reducen el colesterol y los triglicéridos). Todo ello reduce el riesgo de sufrir eventos cardiovasculares debido a una glucosa en sangre mal controlada.
En resumen, la diabetes, sobre todo, la tipo 2, será la epidemia de los próximos años. Es importante tener unos hábitos de vida saludables como hacer ejercicio y una adecuada alimentación.
El diabético tipo 1, casi podríamos decir que nace. Al que le toca, le toca. El diabético tipo 2 se hace. Aquí no toca, aquí, nuestra mala cabeza nos hace padecer una enfermedad que podría controlarse e incluso evitarse o prevenirse con la actitud adecuada.